Toutes les études internationales s’accordent sur un point : 15 ans après l’arrivée des trithérapies, l’épidémie est hors contrôle chez les gays, alors même que les traitements, par le contrôle de la charge virale, permettent une diminution considérable de l’infectiosité des porteurs du virus. A l’occasion de la conférence de l’IAS (International Aids Society) à Washington en 2012, la revue The Lancet publiait un numéro spécial sous forme d’état des lieux de l’épidémie chez les gays.
En recensant et étudiant l’ensemble des données mondiales disponibles sur l’épidémie du VIH, les auteurs du Lancet ont voulu dresser un panorama de l’épidémie chez les gays, dans le but de comprendre ce qui fait sa singularité et occasionne des statistiques épidémiologiques tellement disproportionnées au sein de cette population.
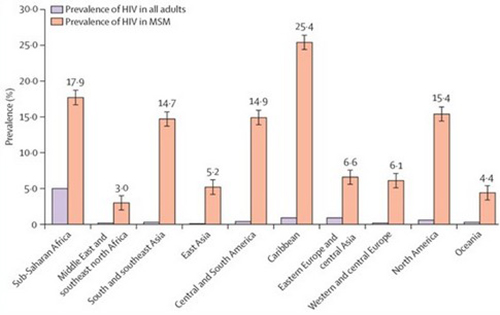
Côté chiffres
Depuis son apparition il y a trente ans, l’épidémie du SIDA est fortement liée à la population gay : les premiers cas référencés, traités et étudiés concernaient des gays ; alors que dans l’ensemble, le nombre de contaminations est en baisse, il reste stable voire continue de s’accroître chez les gays. Pourtant, l’épidémie du SIDA chez les gays reste mal connue car mal documentée. Tout d’abord, parce que dans de nombreux pays les gays restent stigmatisés et discriminés, voire criminalisés du fait de leur orientation sexuelle. Ils se cachent et ne se déclarent pas forcément comme gays. Il serait donc plus objectif, comme l’ont fait les auteurs de l’étude, de parler « d’hommes ayant du sexe avec des hommes » (HSH) tel que la littérature scientifique les décrit même si nous avons pris le parti par pur militantisme dans cet article de les désigner par « gays ». Ensuite, s’ils sont plus vulnérables à la contamination, ils n’ont pas forcément accès aux soins et n’entrent donc pas dans les statistiques. Pour finir, de nombreux pays ne comptabilisent tout simplement pas les gays, pour des raisons politiques et idéologiques, officiellement, l’homosexualité n’existe pas.
Les données disponibles sont donc très hétérogènes et doivent être étudiées avec beaucoup de précautions pour obtenir des statistiques globales qui soient représentatives de la réalité et donc utilisables. Une première certitude apparaît bien vite cependant : dans tous les pays et sur tous les continents, le niveau d’incidence (nombre de nouvelles contaminations par an) et de prévalence (pourcentage de la population contaminé) au VIH chez les gays est tel que l’épidémie au mieux stagne et au pire s’accroit. On voit apparaître ainsi depuis quelques années, des foyers de diffusion explosifs : Chine, Thaïlande, Kenya. C’est dire l’ampleur de la tâche à accomplir, ne serait-ce qu’en termes de recension. Ainsi, si l’on regarde les chiffres mondiaux, on remarque que la prévalence chez les gays occidentaux (Amérique du Nord + Europe de l’Ouest) est très largement supérieure à la prévalence chez les hétérosexuels africains (ou elle est beaucoup plus élevé que partout ailleurs), alors même que les conditions d’hygiène, l’accès aux soins et à l’information médicale n’est pas comparable et de loin entre ces deux populations.
Les facteurs individuels et comportementaux
Les facteurs de risque individuel d’infection au VIH chez les gays sont aujourd’hui bien documentés. On a ainsi isolé un certain nombre de facteurs médicaux et comportementaux constants qui favorisent une infection au VIH : les rapports annaux non protégés, la charge virale élevée d’un partenaire proche (amant régulier ou compagnon de vie), la fréquence élevée de partenaires différents sur une période donnée, le multipartenariat comme principal mode de vie sexuelle sur le long terme, l’usage de drogues injectables, l’usage de stimulants psycho-actifs (type amphétamines), l’origine ethnique (cela vaut essentiellement pour les afro-américains aux Etats-Unis mais on sait que toute population fragilisée en raison de ses origines ethniques est davantage exposée, chez les homo comme chez les hétérosexuels). Ce qui est frappant, c’est le caractère global de ces facteurs comportementaux : ainsi, des études à San Francisco comme en Thaïlande ont mis en évidence que l’usage d’amphétamines dans le cadre sexuel induisait le plus souvent des rapports anaux non protégés entre partenaires de statuts sérologiques différents. On remarque par ailleurs à Bangkok aussi bien qu’aux Etats Unis une hausse très importante de l’usage de ce type de produits psychoactifs chez les gays.
Les facteurs sociologiques
Des facteurs d’ordre sociétal doivent aussi être pris en compte. Les auteurs du Lancet ont ainsi isolé quatre modèles principaux pour décrire les pays du sud :
- Le premier modèle concerne principalement l’Amérique du Sud : les gays sont les principaux contributeurs à la prévalence du VIH dans une zone où globalement l’incidence est faible. Autrement dit, les contaminations au VIH concernent avant tout les gays, alors que le reste de la population est plutôt faiblement touché par l’épidémie.
- Le deuxième modèle vaut essentiellement pour l’Europe de l’Est et l’Asie centrale : l’épidémie au VIH concerne avant tout les usagers de drogues injectables, gays et hétérosexuels confondus.
- Le troisième modèle est le modèle Africain : l’ensemble de la population est fortement touché par l’épidémie du SIDA et les gays se contaminent aussi bien lors de rapports homo qu’hétérosexuels.
- Dernier modèle : l’Asie du sud-est : hétéro, homosexuels, usagers de drogues et travailleurs du sexe contribuent tous autant à la diffusion du virus.
Les risques de la séro-adaptation
La séro-adaptation fait partie des pratiques encore assez nouvelles que certains gays ont adoptées pour se protéger d’une contamination au VIH : choix d’un partenaire de même statut sérologique (serosorting ou sérotriage), choix du rôle lors de la pénétration (insertif ou réceptif) en fonction du statut sérologique de chacun (le pénétrant étant moins exposé à une contamination que le pénétré surtout en cas d’éjaculation interne).
Des études américaines et anglaises ont montré que les rapports non protégés étaient surtout le fait de partenaires séropositifs au VIH. Par ailleurs, on sait à présent de façon certaine que si une charge faible n’exclue en rien les risques de contamination au VIH, elle les réduit de façon considérable.
Si ces pratiques ont pu contribuer à l’augmentation du nombre de contaminations (ou du moins à sa stagnation), c’est qu’elles peuvent être considérées comme des alternatives à l’usage du préservatif entre partenaires se pensant séronégatifs, l’un l’étant vraiment mais l’autre ignorant sa séropositivité au VIH : or, sans traitement, un porteur du VIH est, de façon générale, beaucoup plus contaminant ; sans compter que dans la période de primo-infection la charge virale est particulièrement élevée et que le sujet est donc tout particulièrement contaminant. Autrement dit, pour un gay séronégatif la stratégie de la séro-adaptation comporte des risques majeurs de contamination : s’il a des rapports non protégés avec partenaire séropositif ignorant son statut sérologique et se déclarant donc séronégatif, il y a de très fortes probabilités pour que ce partenaire séro-ignorant ait une charge virale très élevée et soit donc hautement contaminant.
Les réseaux sexuels et les risques
Les réseaux gays de rencontres et de sociabilité (bars, clubs, lieux de drague, sites internet, cercles d’amis etc) sont autant un facteur de diffusion du virus qu’un moyen efficace de diffusion des messages de prévention. Bon nombre d’études ont par ailleurs démontré une diffusion en réseau bien plus importante chez les gays que les chez les hétérosexuels. Les analyses font ainsi apparaître des groupes de transmission explosive dans lesquels on constate 25% de souches virales liées, alors que chez les hétérosexuels elles ne dépassent jamais les 5%. Par ailleurs les gays ont deux fois plus de variants génétiques du VIH (à savoir des souches différentes du virus) que les hétérosexuels. 38% des gays séropositifs américains sont porteurs de variants VIH multiples (surcontamination).
Les facteurs ethniques
Dans les pays occidentaux, les minorités ethniques gays sont touchées de façon disproportionnée par le VIH. Cela s’explique de plusieurs manières. Ces populations souvent pauvres et précarisées ont un moindre accès aux soins. A l’intérieur de ces groupes ethniques, le dépistage au VIH est moins fréquent que dans le reste de la population gay.
De fait l’accès aux traitements est moindre dans ces populations et le nombre de porteurs du virus avec une charge virale élevée est donc plus important que dans le reste de la population où l’accès aux traitements permet de réduire la charge virale et donc l’infectiosité des individus contaminés. Ailleurs que dans les pays occidentaux, en Afrique notamment, nombre de gays se voient tout simplement refuser l’accès aux soins, ce qui crée donc des poches de populations où la charge virale communautaire est particulièrement élevée et les risques de contamination accrus d’autant.
Les facteurs biologiques
La pratique très répandue du sexe anal chez les gays est bien évidemment un facteur très important de diffusion du VIH. En effet, que ce soit pour les homo comme pour les hétérosexuels, toutes les études convergent : le risque de contamination par voie anale est 18 fois plus important que par voie vaginale. Ceci s’explique par le tropisme intestinal du VIH : à savoir, le virus se concentre tout particulièrement dans la muqueuse intestinale et celle ci est particulièrement réceptive au virus.
Les études montrent également qu’il n’y a pas de différence, chez les gays, entre les personnes déclarant exclusivement une pratique anale réceptive (passif) et celles qui ont des pratiques à la fois insertives et réceptives (actif/passif). Seules les personnes qui déclarent une pratique exclusivement insertive (actif) non protégée ont un risque par acte plus faible que la moyenne de contracter le virus. Dans la mesure où la grande majorité des gays a une pratique anale versatile (actif/passif), il apparaît évident que la pratique du sexe anal est un facteur d’explication tout à fait déterminant de l’exposition accrue des gays aux risques de contamination au VIH. Les études ont par ailleurs montré que si la circoncision diminuait de 60% le risque de contamination pour les hommes hétérosexuels dans le cadre de rapports vaginaux, il n’en est rien dans le cadre des rapports annaux (pour les homo comme pour les hétérosexuels). Les gays ont plus de partenaires que les hétérosexuels et sont donc également plus sujets à contracter des IST, comme le VHC (Hépatite C), la syphilis, l’herpès ou le papillomavirus. Or il a été prouvé par de nombreuses études que la présence d’une IST augmente le risque de contamination au VIH. Dans un contexte où à l’échelle mondiale les gays ont moins accès au dépistage de ces IST et à leur traitement, cela ne fait donc qu’amplifier le problème.
Bilan
L’équipe de chercheurs a construit une modélisation mathématique de l’épidémie en incluant l’ensemble des paramètres caractéristiques de l’infection au VIH chez les gays. Ils ont pour cela tenu compte des données démographiques et des prises en charge médicales spécifiques des pays pour calculer l’évolution de l’incidence au sein d’une cohorte de 5000 gays, nord américains et péruviens, dans laquelle la prévalence au VIH est de 15% au départ (autrement dit une population gay où 15% des individus sont contaminés).
Elle a montré ainsi :
- Que si les risques de transmission par rapport anal étaient équivalents aux risques de transmission par voie vaginale, le nombre de nouvelles contamination serait réduit de 80%, à savoir divisée par 5.
- En supprimant la réversibilité des rôles, comme dans le cas des relations hétérosexuelles, le nombre de nouvelles infections serait réduit de 98%, soit divisé par 50.
- Que le nombre de partenaires élevé expose plus facilement aux risques de contamination au sein d’un groupe mais moins que ne le font les facteurs biologiques liés au sexe anal.
Source
Beyrer C, Baral SD, van Griensven F, Goodreau SM, Chariyalertsak S, Wirtz AL, et al. Global epidemiology of HIV infection in men who have sex with men. Lancet 2012,380:367-377. Dans la revue Transcriptases n°149 Spécial Washington, p 25 à 28.
Le premier intérêt de cette étude est bien sûr, 30 ans après l’apparition du virus et 15 ans après celle des trithérapies, de faire un panorama sinon exhaustif du moins très complet de l’état de l’épidémie chez les gays et des divers facteurs biologiques et sociologiques qui peuvent expliquer que cette population soit partout dans le monde davantage touchée que la population hétérosexuelle.
Il apparaît donc, à la lecture de cet article que, chez les gays, l’épidémie du SIDA se pose beaucoup plus comme une épidémie à part entière que comme un des aspects particuliers d’une épidémie générale. En somme il y a deux épidémies du SIDA, à la fois dans ses modalités de transmission et dans ses proportions : celle des gays et celle de la population en général.
Les constats étant là, il reste à agir. Infléchir la courbe de l’épidémie ne se fera pas sans une mobilisation de tout le monde gay. Chacun doit contribuer à préserver par tous les moyens possibles sa santé et celle des autres, plus qu’on ne le fait aujourd’hui. Il en va de notre santé mais aussi de la préservation de nos modes de vie.
Enfin, notons que la catégorie « gay », ici employée par militantisme par l’auteur, ne doit pas faire oublier l’intérêt de la catégorie épidémiologique de HSH dans certains contextes, pour lesquelles les hommes concernées ne sont pas reconnus ou ne se reconnaissent pas dans la catégorie « gay ». Il est donc parfois utile d’en passer par une caractérisation minimaliste des pratiques étudiées, en terme de rapport d’organe à organe, ou de sexe à sexe.
