Dans cette deuxième partie de nos compte-rendus de l’IAS 2021, il sera question de traitements antirétroviraux, de COVID et SARS-CoV2 et de bien d’autres choses…

Antirétroviraux, est-il temps de changer de paradigme ?
Depuis l’avènement de l’AZT en 1985 comme le premier antirétroviral testé et mis sur le marché, de nombreuses molécules ont été découvertes ou inventées pour combattre le VIH. Aujourd’hui, les thérapies antirétrovirales sont variées, efficaces et adaptées à tout le monde avec peu d’effets indésirables et dans des formes de plus en plus simplifiées, combinaisons et réduction du nombre de prises de médicament. Il n’en n’a pas toujours été ainsi et la réussite n’est pas toujours au rendez-vous. Des personnes HIV-positives se voient en échec avec leur traitement et ont besoin de nouveaux composés actifs contre les virus résistants. Les moteurs de la recherche incessante de nouveaux traitements sont là : facilité de prise, réduction des effets indésirables et surtout lutte contre les variants résistants ont favorisé l’émergence des nouveaux antirétroviraux.
Aujourd’hui le paysage évolue encore avec d’une part l’utilisation d’antirétroviraux en prévention de la contamination, la PrEP, mais aussi grâce à l’arrivée de médicaments à longue durée d’action permettant une efficacité soutenue avec seulement une prise par mois, par deux mois ou même six mois. Et d’autre formes apparaissent : implants à diffusion lente, anneaux prophylactiques, parmi les idées nouvelles.
Bon nombre de sessions de cet IAS 2021 ont été consacrées aux résultats d’études de nouveaux produits et de nouvelles formes. Jennifer Hoy, Alfred Hospital and Monash University, Melbourne, Australie, nous propose une synthèse de toutes les avancées en matière de traitements antirétroviraux et tout particulièrement la nouvelle tendance aux bithérapies.
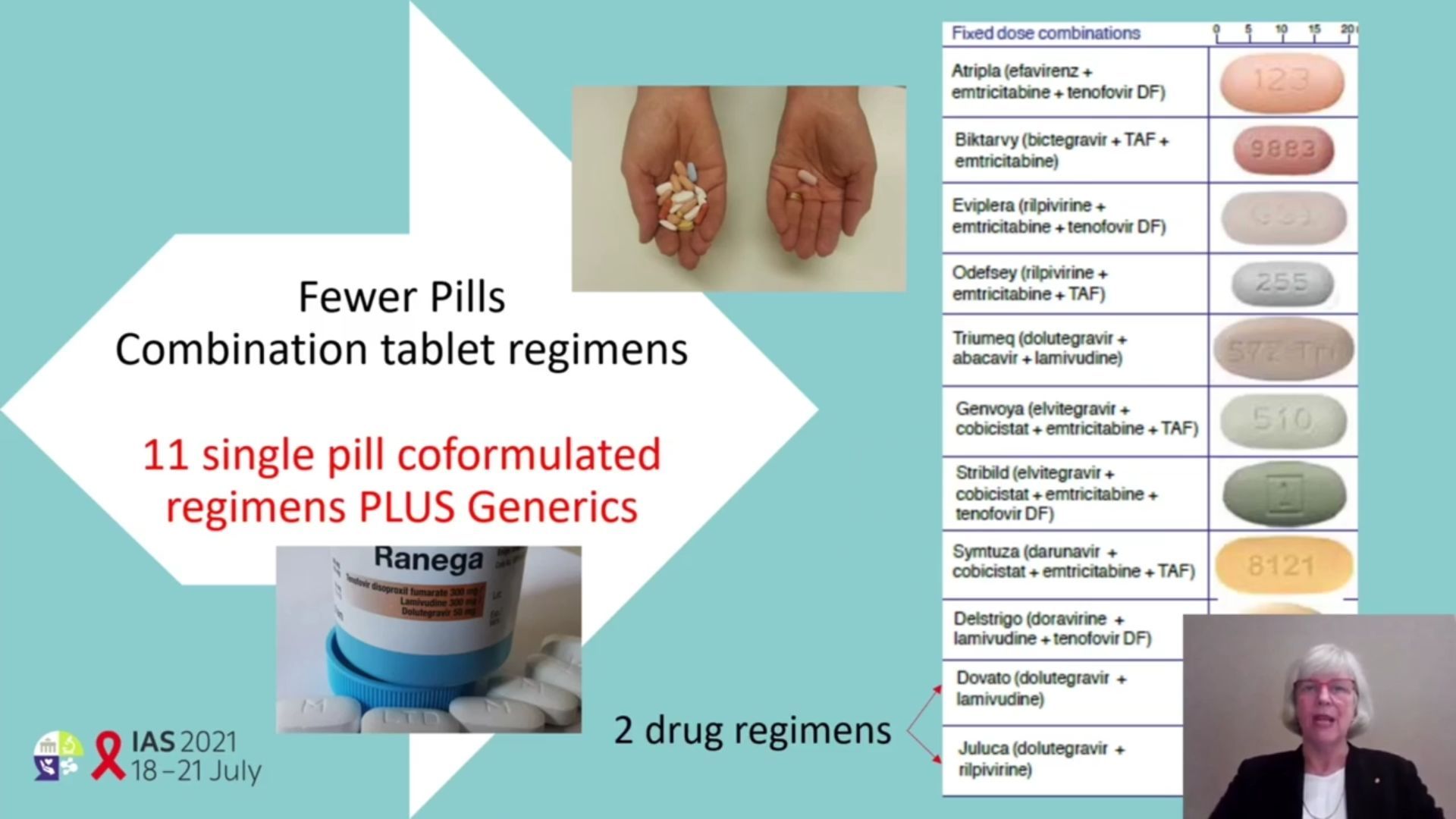
Assiste-t-on à un changement de paradigme en matière de traitement antirétroviral ? C’est ce que laisse penser les nouveautés qui arrivent, traitements de longue durée, notamment. Mais à regarder de plus près ce qui est recommandé et utilisé aujourd’hui, on est resté très classique depuis l’avènement des trithérapies : le standard de prescription reste la combinaison de deux analogues nucléosidiques avec un troisième agent, inhibiteur d’intégrase, inhibiteur non nucléosidique de la transcriptase, et ce, recommandé par l’OMS, l’EACS (Europe), le DHHS (Australie) ou l’IAS-USA. C’est d’autant plus prescrit, surtout depuis l’existence de pilules tout-en-un – il en existe 11 aujourd’hui – qui simplifient la vie des personnes vivant avec le VIH mais aussi des médecins.
Cependant, ce qui émerge ces dernières années dans les recommandations ce sont les bithérapies, enfin, une bithérapie : dolutégravir – lamivudine. Effort de simplification, épargne de toxicité, traitement d’entretien, de nombreux arguments sont en faveur de leur utilisation. Ce qui est moins courant c’est leur usage en première ligne de traitement pour lequel nombre de contre-indications existent, principalement les situations de plus grande vulnérabilité (hépatite, femmes enceintes, virus résistant, dépistage tardif, charge virale très élevée) ou l’insuffisance de recul (traitement du jour, absence de tests de contexte).
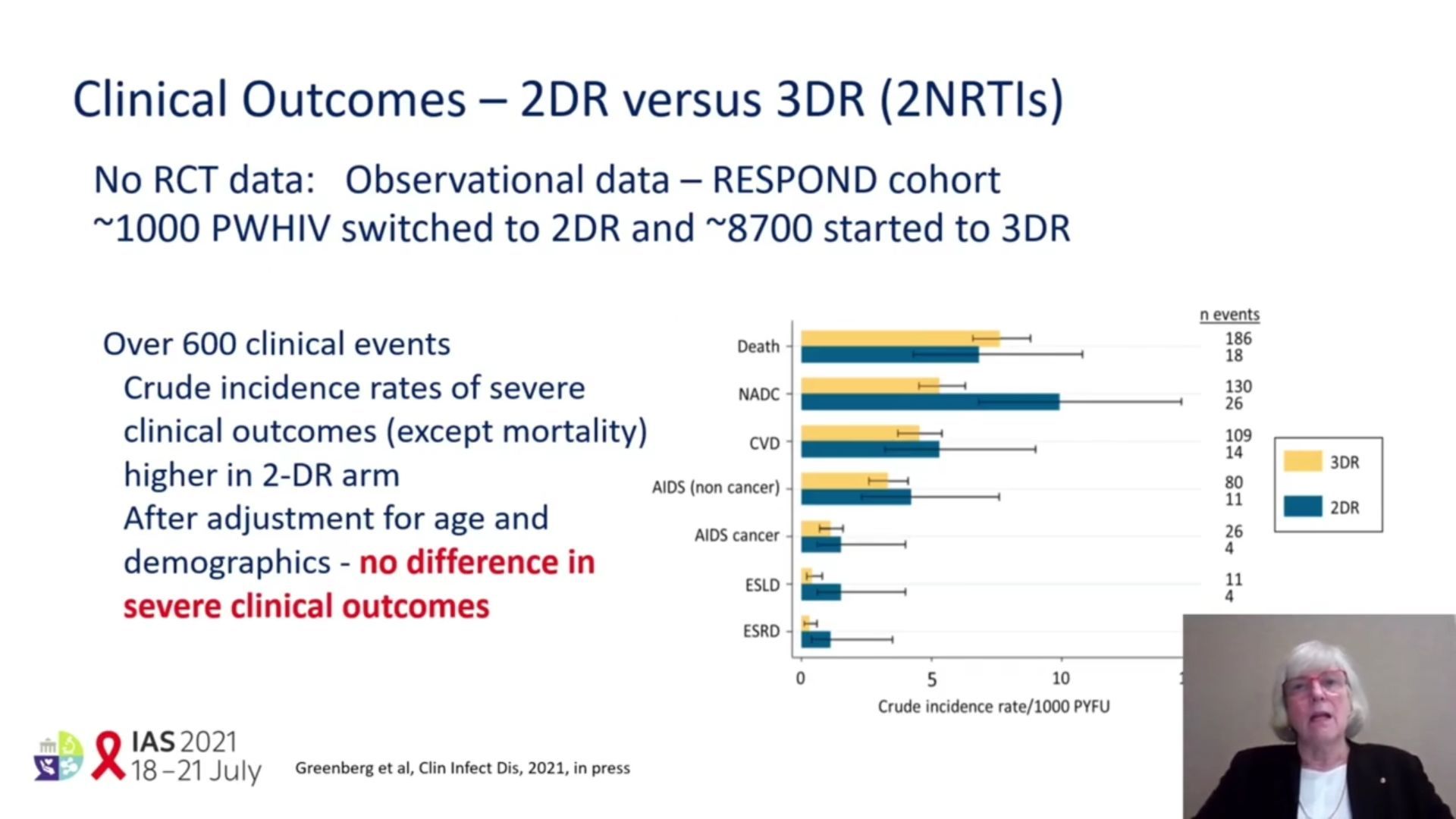
Les résultats d’essais cliniques en faveur des bithérapies sont typiques. Ainsi GEMINI – dolutégravir lamivudine contre dolutégravir TDF/FTC – maintient d’efficacité à 144 semaines, est l’essai pivot qui a fait la recommandation. Les effets indésirables sont équilibrés : marqueurs rénaux et osseux, toxicité associée au médicament en faveur de la bithérapie, paramètres lipidiques, faible gain de poids en faveur de la trithérapie. D’autres essais, TANGO, SWORD, sont venus renforcer la conviction d’un intérêt de la combinaison des deux produits. Par ailleurs, aucune différence d’effet sur les virémies résiduelles ou le réservoir n’a été constaté, pas plus que d’effets sur les comorbidités sévères (cohorte RESPOND). De plus, la bithérapie permet une économie substantielle lorsqu’il s’agit de fournir un traitement à l’échelle mondiale.
Les antirétroviraux à longue durée d’action qui font leur apparition pourraient bien changer la donne dans les prochaines années. L’accumulation de résultats de multiples essais cliniques de la combinaison cabotégravir – rilpivirine en injection mensuelle (FLAIR, ATLAS) ou bimensuelle (ATLAS 2M) démontrent une non-infériorité en termes d’efficacité et de maintien du contrôle de la charge virale et une durabilité de l’activité après 5 ans. Les échappements virologiques sont rares. Les effets indésirables ne sont pas en faveur de cette combinaison à longue durée. Mais il s’agit essentiellement de douleur à l’injection. Pour autant moins de 1% des participants aux essais ont abandonné. Pour les autres effets, il n’y a pas de différence avec les traitements classiques. Il reste que l’implémentation de tels traitements demande une certaine réorganisation des soins incluant l’acte régulier d’injection. Des expérimentations d’auto-injection sont en cours.
Quels problèmes soulève ce mode nouveau d’administration d’antirétroviraux ? Essentiellement ceux liés au fait qu’une fois injectés les produits sont là pour un certain temps sans possibilité de suppression. On pense notamment à des questions de toxicité ou d’interactions voire d’échappement. Mais cette solution a aussi ses avantages comme celui de la discrétion et l’absence de rappel quotidien. Elle n’est pas recommandée pour l’instant aux porteurs d’hépatite B chronique ni aux femmes enceintes pas plus aux personnes ayant un suivi irrégulier et la question de la présence de traitement à longue durée doit être posée.
Cela étant dit, il reste une place pour les trithérapies. Pour les porteurs d’hépatite B chronique pour lesquels il faut deux agents efficaces contre le VHB, pour les personnes dont les antécédents médicaux ne sont pas connus, pour s’adapter aux virus résistants, pour les situations de prise en charge tardive (CD4 faibles, charge virale élevée), pour l’instauration d’un traitement immédiat, les trithérapies restent une solution incontournable. Il est essentiel de ne pas perdre de vue les personnes dont les options thérapeutiques sont réduites.
A part ça, de nouveaux traitements antirétroviraux font leur apparition et seront prochainement commercialisés : les combinaisons islatravir/doravirine et islatravir/MK8507, le lenacapavir (inhibiteur des protéines de capside), le GSK3640254 (inhibiteur de maturation) et l’albuvirtide (inhibiteur de fusion).
Ce qui est clair, c’est que la taille unique pour tous n’existe pas en matière de traitement antirétroviral. L’heure est plus que jamais à la personnalisation du traitement. Entre bi- et tri-thérapie, le choix est celui de ce qui convient le mieux à chaque personne. Il y a certes de nombreux avantages aux simplifications mais il faut aussi tenir compte des nombreuses situations complexes et difficiles qui demandent de la souplesse et de l’adaptation.
Lors de la session IAS2021 Co-chairs choice, Jean-Michel Molina, hôpital St Louis, Paris, a présenté les résultats de l’étude CAPELLA à 26 semaines. Cette étude de phase 2/3 est menée pour démontrer l’intérêt du lenacapavir, une molécule nouvelle et particulièrement intéressante parce que non seulement elle a de multiples cibles dans le cycle réplicatif du VIH mais aussi et surtout, elle a une durée de vie dans l’organisme qui permet une prise de médicament tous les six mois.
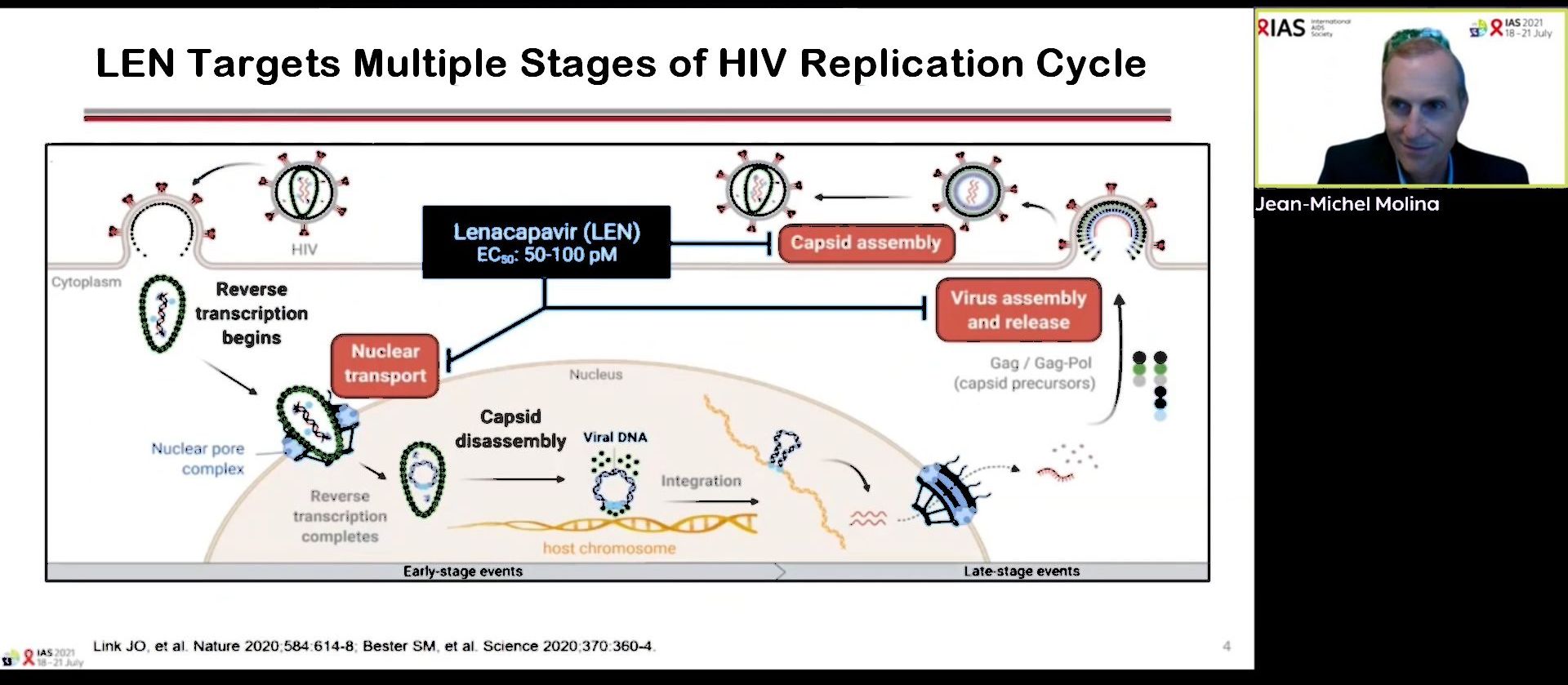
La conclusion de l’étude est que, pris par des personnes vivant avec le VIH ayant une expérience de multiples traitements et qui ont un virus multirésistant, on arrive à 81% de suppression virale à 26 semaines, soit six mois, rendez-vous pour la deuxième injection de produit. Tandis que 22% des participants avaient un taux de CD4 inférieur à 50 cellules/µl, plus personne n’est en dessous de ce seuil à 6 mois. Tous les participants ont donc pu recevoir leur deuxième injection de lenacapavir.
Il s’agit donc d’un agent au fort potentiel pour les personnes en échappement thérapeutique et dont les études en traitement autant qu’en prévention vont se poursuivre.
Décriminaliser le travail du sexe pour améliorer la santé des personnes
Plaidoyer : Interrogée par l’Ukrainienne Svitlana MOROZ, activiste de l’organisation Eurasian Women’s Network on AIDS, voici la présentation de Phelister ABDALLA, KEnya Sex Workers Alliance
KESWA est un regroupement d’associations de travailleurs du sexe qui a pour but d’amplifier la voix des travailleurs/euses du sexe au Kenya créée en 2009 et enregistrée officiellement en 2010. L’association reconnait la diversité et comporte des hommes, des femmes et des transgenres, des usagers/ères de drogue, migrants, et réfugiés, tous travailleurs/euses du sexe. Notre organisation regroupe 75 associations établies dans les 47 provinces du pays. KESWA est fière de compter des travailleurs/euses du sexe à tous les niveaux de décision en application du principe « rien pour nous sans nous ».
Le contexte légal joue un important rôle dans la vie des travailleurs/euses du sexe. Il peut être à l’origine d’une culture de la stigmatisation, de la discrimination, de l’exploitation et de l’extorsion des travailleurs/euses du sexe. Cela conduit notre communauté à être plus dissimulée ce qui impacte l’accès à des services et nous met en danger. Bien que le travail du sexe soit considéré comme une activité criminelle au Kenya, il n’y a aucun cas documenté de personne accusées en raison de leur activité de travail du sexe. Cependant en criminalisant les comportements, le contexte légal contribue à l’exclusion sociale et les violations du droit qui au final empêchant d’accéder à une protection légale rendant notre activité d’autant plus risquée.
Le Kenya a considéré que les interventions socio-médicales dans le cadre du VIH n’étaient pas suffisantes pour assurer la santé des travailleurs/euses du sexe. C’est pourquoi, en raison du droit constitutionnel et compte tenu de la forte prévalence dans notre communauté, le gouvernement a proposé d’adopter une approche basée sur les droits humains. Reconnaissant que la vulnérabilité au VIH est une violation des droits humains, le Kenya AIDS Strategic Framework dans le cadre de la protection des PVVIH et des populations clés a reconnu les travailleurs/euses du sexe comme une population prioritaire.
La décriminalisation c’est de supprimer toute loi qui interdit le travail du sexe en soi. Elle doit aussi comprendre la suppression de toute pression légale qui impacte de manière disproportionnée le travail du sexe. Elle doit au contraire garantir la sécurité aux travailleurs/euses du sexe en réduisant les violences policières et en permettant l’accès à la justice. Elle doit aussi reconnaitre le travail du sexe au même titre que celui accordé à tout travailleur afin de réduire la stigmatisation et la discrimination et garantir que les travailleurs/euses du sexe ne soient plus poursuivis ou arrêtés seulement en raison de leur activité professionnelle.
Sur la base de l’acte sur les maisons de tolérance en Australie en 1985 et la réforme de la prostitution en Nouvelle Zélande en 2003, de nombreuses organisations internationales des droits humains – OMS, ONUSIDA, UNFPA, Human Rights Watch et Amnesty International – ont appelé à la décriminalisation du travail du sexe. En 2014, une étude publiée par le Lancet indiquait que la décriminalisation du travail du sexe était l’intervention en 10 ans ayant eu le plus gros impact sur l’épidémie de VIH en réduisant les nouvelles infections chez les travailleurs/euses du sexe et leurs clients de 33% à 45%.
Avec la pandémie de COVID-19, les conditions de travail du sexe se sont durcies et les violences, l’ostracisme et le harcèlement policier n’ont fait que se renforcer. KESWA a perdu 30 travailleurs/euses du sexe depuis le début de la pandémie, assassinées dans les villes du Kenya.
Les facteurs aggravant le risque de santé des travailleurs/euses du sexe sont d’ordre socio-culturels – stigmatisation et discrimination, attitude à l’égard du préservatif, opinions religieuses, inégalités de genre, violence, usage de substance et alcool – sont le résultat de comportements à risque et la forte incidence de comportements tels que les relations sexuelles concurrentes liées à la mobilité, le sexe intergénérationnel, transactionnel, le déni et la marginalisation des groupes LGBT. Parmi les facteurs biologiques, on compte la forte prévalence des IST. Mais il y a aussi des facteurs économiques – migration, pauvreté et vulnérabilité des adolescents, des femmes et des enfants – et des facteurs politiques tels que les conflits armés, la faiblesse des lois contre les discriminations et des lois de protection sociale à l’encontre des populations vulnérables comme les migrants irréguliers et les minorités sexuelles et plus généralement le manque de courage et de volonté politique sur ces sujets.

En conclusion, les travailleurs/euses du sexe sont une population à fort risque de contracter le VIH en raison de multiples facteurs et de choix limités à cause de la criminalisation de leur activité et des risques biologiques associés. Cela affecte leur accès à d’importants services comme la prévention, le soin et le traitement du VIH. La stigmatisation associée au travail du sexe a été montrée comme réduisant la capacité individuelle à accéder à des aides et aux soins médicaux. La criminalisation du travail du sexe limite la possibilité de se battre contre les violences subies de toutes parts et limite la capacité à travailler dans des conditions de sécurité où il est possible de choisir de réduire les risques d’acquisitions du VIH et des IST tels que le préservatif. Il est nécessaire de mieux comprendre le lien qui existe entre stigmatisation du VIH et criminalisation du travail du sexe afin de nous permettre de mieux défendre nos droits et d’apporter un meilleur soutien aux personnes de notre communauté pour leur santé.
COVID-19 : les variants du virus
Pandémie oblige, plusieurs sessions de la conférence IAS 2021 ont été consacrées au COVID-19. Celle-ci, présidée par la clinicienne australienne Sharon LEWIN, nous éclaire sur la virologie à travers trois présentations très complémentaires qui abordent la virologie pure, l’épidémiologie moléculaire sur le terrain et la confrontation entre variants et solutions thérapeutiques ou vaccinales.
La virologie nous est présentée par Paul BIENIASZ de l’université Rockefeller, USA.
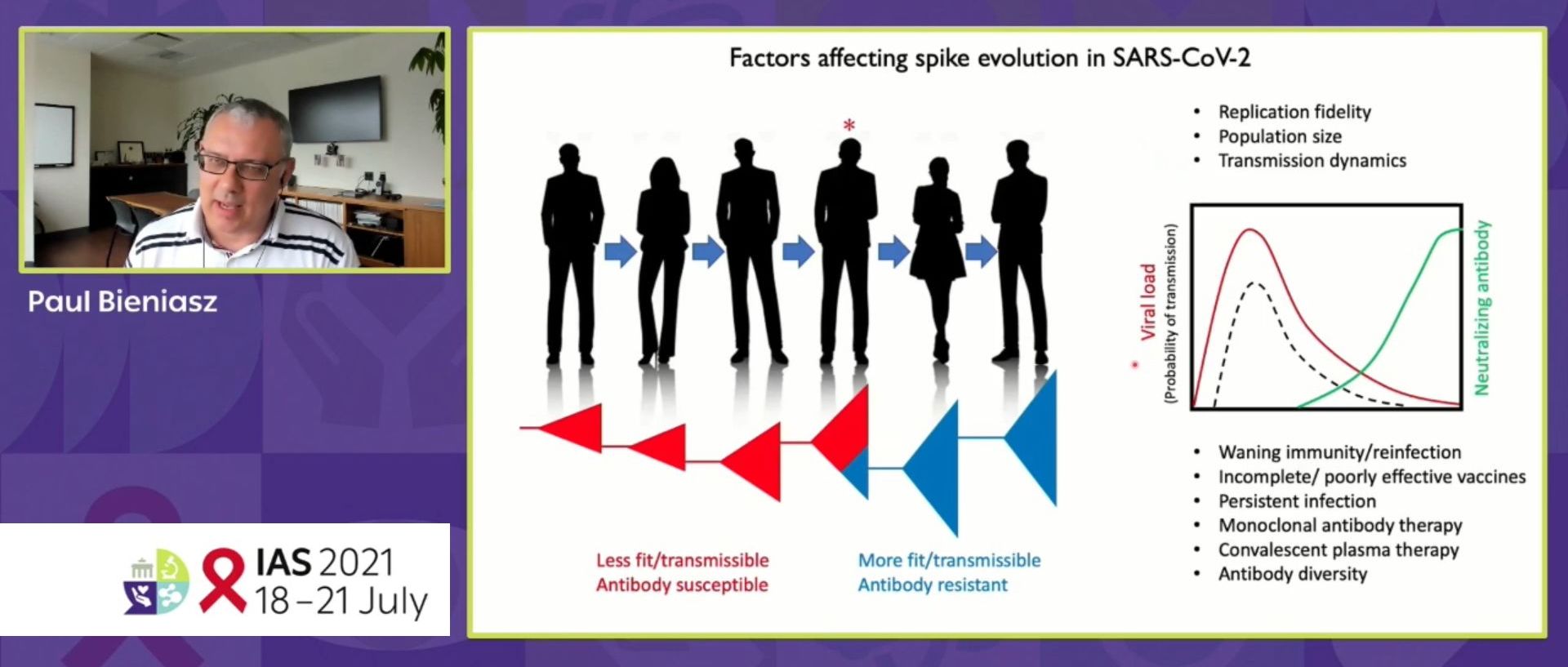
Lorsqu’on parle du virus SARS-CoV-2, on pense inévitablement à la protéine Spike, non seulement pour son rôle de protéine de surface virale capable d’interagir avec le récepteur ACE2 des cellules humaines et donc de permettre la réplication virale mais aussi en raison de l’interaction des anticorps de nos systèmes de défense qui ciblent cette protéine.
L’évolution de cette protéine au cours des cycles de réplication et à travers les chaînes de contaminations permet de de sélectionner des variations qui font progresser son efficacité en termes de vigueur et donc de facilité de transmission d’une part et de sensible à résistant à la neutralisation par les anticorps d’autre part. La capacité de variation de cette protéine est fonction de facteurs propres au virus mais aussi à des facteurs de l’hôte, surtout de l’importance des interactions avec les anticorps, de leur quantité mais aussi de leur diversité.

L’étude des anticorps a commencé en même temps que l’épidémie. Ce que l’on a constaté à travers leur analyse sur de multiples personnes malades, c’est qu’il existe des modèles récurrents qui constituent en fin de compte l’arsenal contre le virus et qui conditionnent ses variations. Les études qui ont conduit à l’élaboration d’anticorps destinés à servir de thérapeutique se sont faites en étudiant en laboratoire les mutations de résistance de la protéine Spike aux anticorps neutralisants. Il a ainsi été dressé une carte des différents anticorps et des mutations de Spike leur conférant une résistance. Ce sont les mutations que l’on retrouve dans l’analyse des variants retrouvés dans le séquençage des virus circulant. Etant donné la faible capacité de variation de SARS-Cov-2, il n’a pas jusque là été retrouvé de mutations qui ne soient pas dans la classification établie par la situation expérimentale.
Les virus évoluent donc en réponse à la pression qu’exerce la présence des anticorps. Mais il n’y a pas que le virus qui évolue, les anticorps aussi. Et ce que l’on observe en étudiant les anticorps de personnes convalescentes, c’est qu’avec le temps les anticorps du début de l’infection perdent progressivement de leur pouvoir neutralisant face aux variations du virus tandis que d’autres apparaissent, plus adaptés et plus résilients aux mutations virales.
Finalement, les anticorps produits finissent par être capable de neutraliser des variants que l’on n’a pas encore vus jusque là mais qui circulent chez les animaux porteurs. Ainsi, lorsqu’on a combiné en laboratoire toutes les mutations, on a produit un ensemble de 20 variants du virus super résistants mais on a constaté que les anticorps acquis par les personnes convalescentes et vaccinées depuis longtemps étaient capables de neutraliser même ces variants là. On peut estimer que c’est là le futur de cette pandémie.
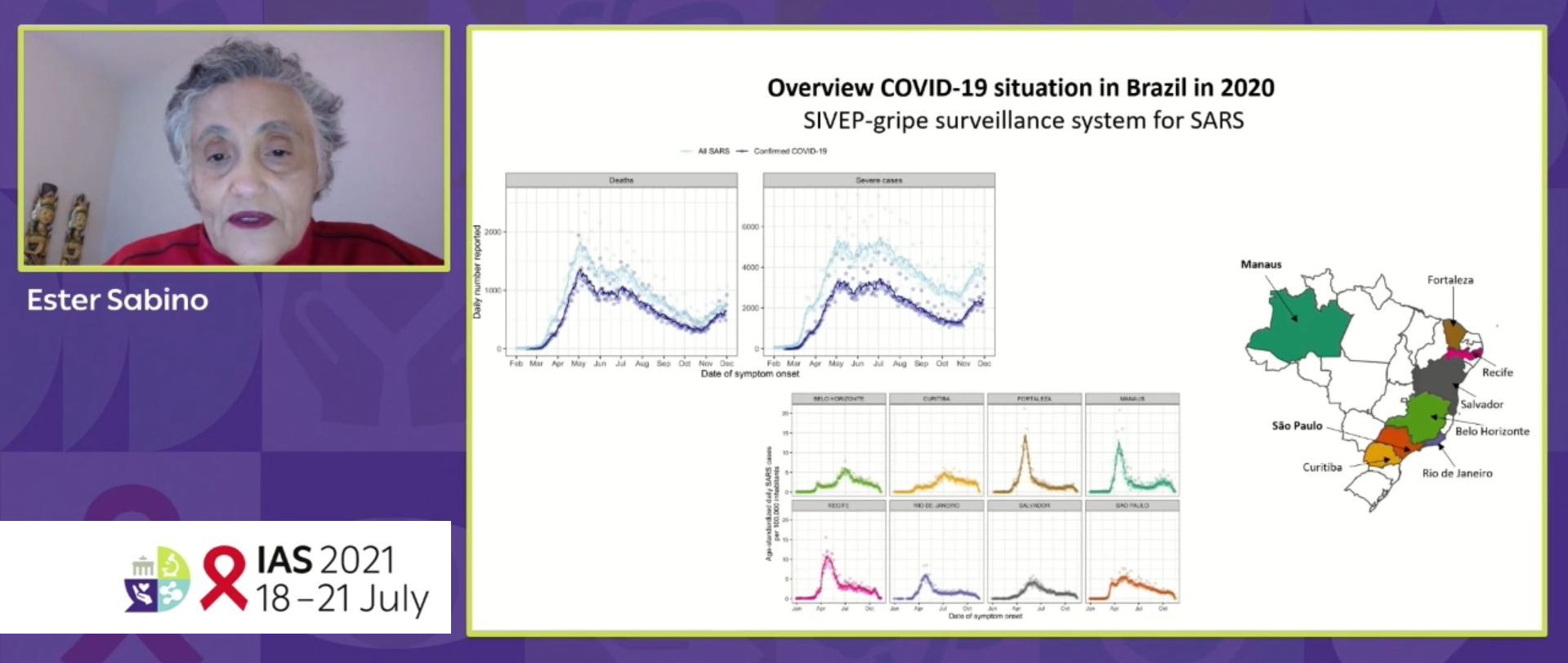
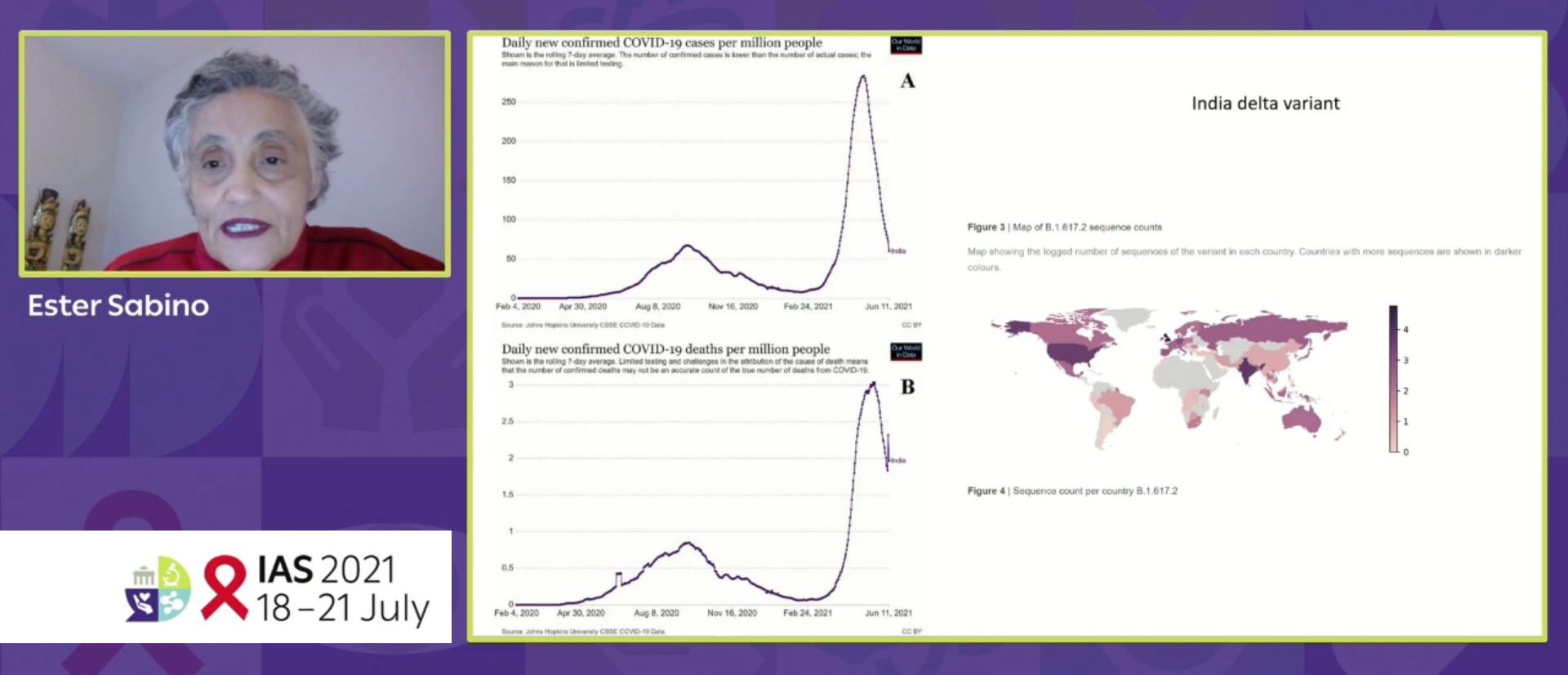
Sur le terrain, c’est bien ce que l’épidémiologiste Ester C. SABINO de l’Université de São Paulo au Brésil a bien constaté : en absence de vaccination, le virus circule et évolue en créant de nouveaux variants. Dans de nombreuses régions où la surveillance est faible ou inexistante, la dissémination du SARS-CoV-2 conduit à l’émergence silencieuse des variants viraux.
L’institut Pasteur à Paris organise depuis le début de la pandémie une surveillance des variants viraux et de l’efficacité des solutions thérapeutiques et vaccinales à ces variants. C’est ce qu’a présenté Olivier SCHWARTZ lors de cette même session.
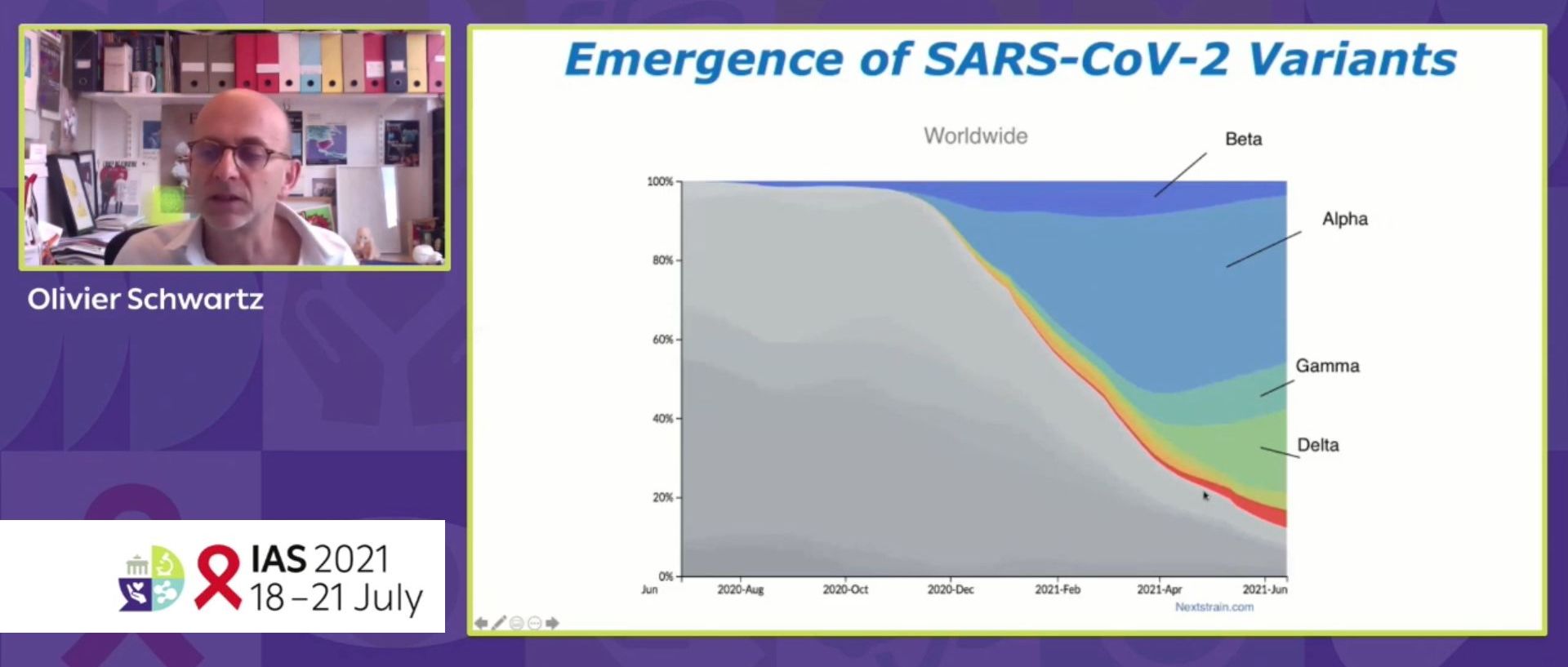
Depuis le début de la pandémie, on a vu apparaitre et dominer différents variants du SARS-CoV-2. Le premier, le variant alpha a été isolé au départ en Grande Bretagne. Deux autres, le variant beta, découvert en Afrique du Sud, puis le variant gamma isolé au Brésil, ont émergé également. Et plus récemment le variant delta est apparu en Inde avant d’être isolé et de devenir prédominant dans de nombreux endroits de la planète.
Ces variants se caractérisent par une série de mutations spécifiques. Ces mutations émergent sur des domaines ciblés par les anticorps neutralisants auxquels ils opposent une résistance. Le laboratoire de l’Institut Pasteur a mis au point une technique pour mesurer da capacité de développement viral et l’efficacité de médicaments ou d’anticorps contre ces virus.
Ce dispositif a été utilisé pour mesurer la capacité des anticorps thérapeutiques ainsi que du sérum de personnes convalescentes et de personnes vaccinées vis-à-vis de ces variants viraux. L’étude d’anticorps monoclonaux utilisés en thérapie ont ainsi été évalués : Bamladivimab, Etesivimab, Casirivimab et Imdevimab. D’où il ressort que le dernier est efficace contre tous les variants, le troisième a une faiblesse à neutraliser le variant beta, le deuxième ne neutralise pas du tout le variant beta et le premier n’est pas capable de neutraliser les variants beta et delta, il n’est donc plus utilisé en clinique. Il a été procédé de même avec huit autres anticorps neutralisants expérimentaux et certains se sont avérés incapables de neutraliser le variant delta.
Le même procédé a été utilisé pour mesurer l’efficacité du sérum de malades contre les variants. Chez des personnes convalescentes, infectées il y a un an, le sérum s’est avéré trop faible pour neutraliser tous les variants. Mais après une dose de vaccination, le sérum a acquis des taux d’anticorps suffisants pour neutraliser tous les variants même s’il existe en différence de pouvoir neutralisant selon les variants.
Enfin, le sérum de personnes non infectées mais vaccinées a été testé par la même méthode. D’où il ressort que la première dose de vaccin ne permet pas d’atteindre des titres d’anticorps suffisants pour neutraliser les variants mais la deuxième dose le permet. Ici aussi, il existe cependant une légère différence d’efficacité selon les variants. Les tests montrés ici ont été réalisés avec des personnes vaccinées par Pfizer et AstraZeneca sans montrer de différence significative entre eux.
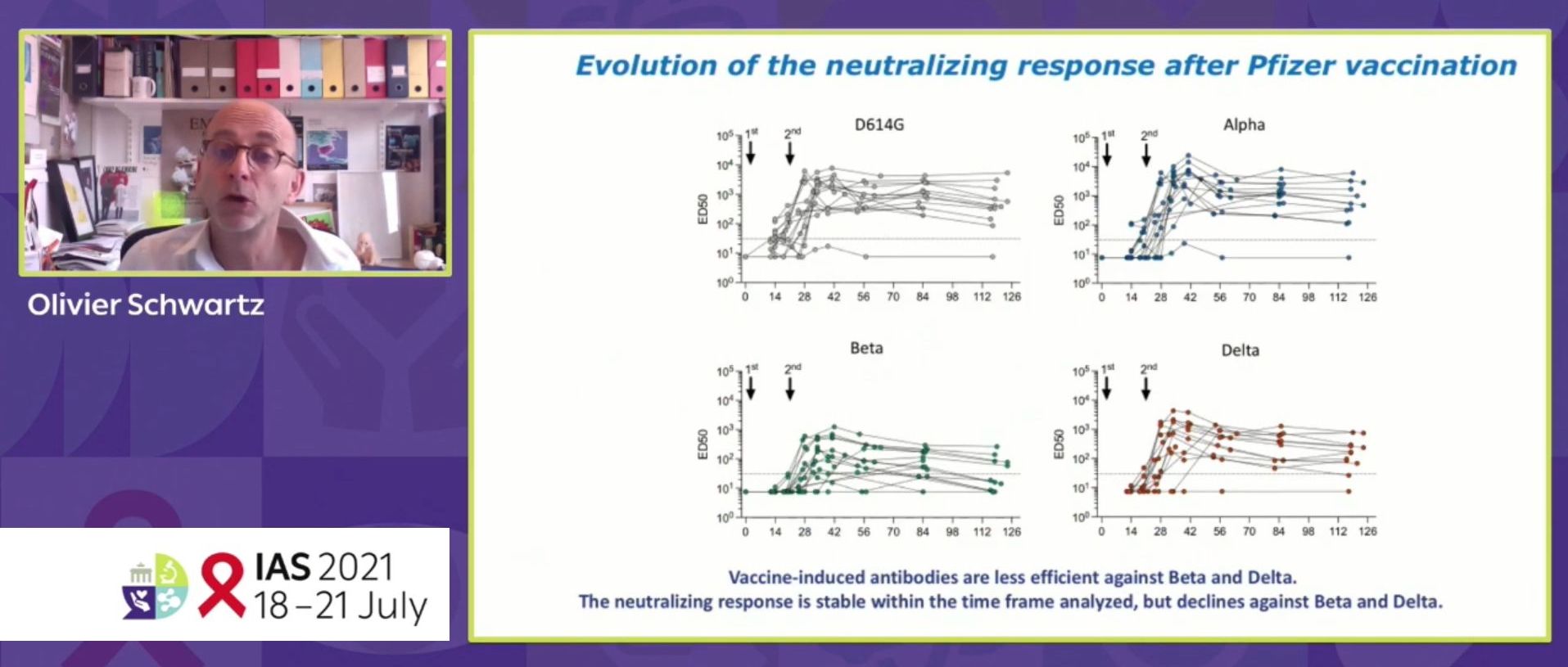
Cette évaluation chez les personnes vaccinées avec le vaccin Pfizer a été poursuivie avec le temps. Les résultats montrent qu’il n’y a pas de diminution d’efficacité après quatre et six mois post-vaccination. Il existe une légère décroissance de la neutralisation contre les variants beta et delta mais elle est considérée comme stable. Bien entendu tout cela est un travail qui se poursuit afin de continuer à observer ces évolutions dans le temps.
Les autres articles sur la conférence IAS 2021:
Compte-rendu de conférence premier chapitre : /la-conference-de-lias-2021-premiere-partie/
Compte-rendu de conférence troisième chapitre : /la-conference-de-lias-2021-troisieme-partie/
Retour à IAS 2021, Le VIH au temps du COVID
Source :
Le site officiel de l’IAS 2021 : https://www.ias2021.org/
